Zorgtraject Liesbreuk
Als u een liesbreuk heeft, zijn er binnen SJG Weert verschillende manieren om deze te behandelen. Welke behandeling het beste bij u past, is afhankelijk van een aantal criteria. Bijvoorbeeld uw leeftijd, maar ook of u last heeft van andere gezondheidsklachten. U bepaalt in overleg met de arts welke behandeling voor u het meest geschikt is. Hier vindt u meer informatie over de gang van zaken.
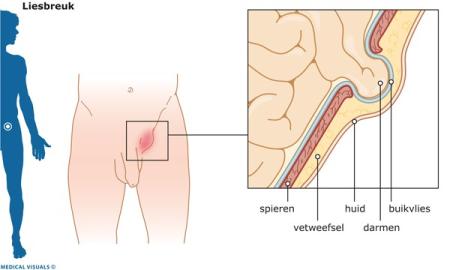
Een liesbreuk is een uitstulping van het buikvlies door een zwakke plek of opening in de buikwand. De buikwand bestaat uit huid, spieren, vetweefsel en buikvlies. Door de zwakke plek in de buikwand komt het buikvlies en wat vetweefsel voor een deel naar buiten. Soms komt er ook een deel van de darmen naar buiten.
Op de plek van de breuk kunt u een zwelling voelen. Die zwelling kan groter worden als u staat, hoest of perst. Bij een liesbreuk bevindt de zwelling zich in één van de liezen, op de grens tussen de onderbuik en de benen.
Oorzaken liesbreuk
Een liesbreuk komt vrij vaak voor, vooral bij mannen. Een oorzaak van de breuk kan zijn dat het aangeboren is, maar u kunt ook op latere leeftijd een liesbreuk krijgen. Dat komt dan doordat uw buikwand is uitgerekt. U bent bijvoorbeeld dikker geworden, u heeft veel zwaar getild, veel gehoest of geperst.
Dijbreuk (hernia femoralis)
Soms zit de zwelling net onder de lies, in het gebied waar de bloedvaten naar het been toe lopen. Dit wordt een dijbreuk genoemd en komt vooral bij vrouwen voor.
Symptomen liesbreuk
De symptomen van een liesbreuk kunnen verschillen. U voelt een liesbreuk als een zwelling in één van uw liezen. Meestal doet een liesbreuk geen pijn. U kunt wel een zeurend of branderig gevoel in uw lies voelen. Een liesbreuk verdwijnt nooit vanzelf en kan groter worden. Dan kunt u meer klachten krijgen.
Om te kijken of u een liesbreuk heeft, hoeft uw (huis)arts geen ingewikkelde onderzoeken te doen. Als u staat, kan de arts de breuk waarschijnlijk makkelijk voelen.
Eerste afspraak
Als uw (huis)arts u heeft doorverwezen omdat u mogelijk een liesbreuk heeft, kunt u de poli chirurgie bellen om een afspraak te maken. Afhankelijk van uw situatie, maakt de polimedewerker een afspraak met u voor een van de volgende trajecten:
- de 'liesbreukbehandeling in 1 dag'
- regulier traject
Als u, buiten de geconstateerde liesbreuk, gezond bent, is het vaak mogelijk om alle gesprekken, onderzoeken en de operatie op 1 dag te plannen. Wij noemen dit de 'Liesbreukbehandeling in 1 dag'. U hoeft dan maar één keer naar het ziekenhuis te komen. Uw (huis)arts bespreekt al bij de verwijzing met u of hiervoor in aanmerking komt en geeft u bij de doorverwijzing al informatie mee. Als u medicijnen gebruikt, neemt de (huis)arts met u door welke medicijnen u mag innemen op de dag van de operatie.
Vervolgens belt u met de poli chirurgie om de behandeling in te plannen. De medewerker van de poli chirurgie neemt telefonisch dan een vragenlijst met u door.
Inplannen behandeling
Als u aan alle voorwaarden voldoet, kunnen alle afspraken én de operatie op één dag worden gepland. Na uw telefoontje naar de poli chirurgie, plant het planbureau voor u alle voorbereidende afspraken en de liesbreukoperatie in. U krijgt van het Planbureau een afsprakenbrief en een folder over liesbreukbehandelingen thuis gestuurd. Ook wordt u gevraagd een vragenlijst van de preoperatieve screening in te vullen. Deze informatie helpt bij de voorbereiding op de ingreep. Het invullen van de vragenlijst kan digitaal via MijnSJG.
Ook als bij het afnemen van de vragenlijst blijkt dat het eendaags traject in uw situatie niet haalbaar is, zorgen we ervoor dat uw afspraken zo goed mogelijk op elkaar aansluiten.
Liesbreukbehandeling in 1 dag
Als u in aanmerking komt voor de liesbreukbehandeling in een dag, heeft u voorafgaand aan de operatie afspraken op de volgende afdelingen:
Poli chirurgie
U meldt zich bij de poli chirurgie. De chirurg onderzoekt u en bespreekt de behandeling met u. De chirurg kan aanvullend onderzoek nodig vinden of een andere diagnose dan een liesbreuk stellen. Dan kan de operatie helaas niet op dezelfde dag doorgaan.
Apotheek service punt (ASP)
De apotheekmedewerker bespreekt met u de medicatie die u in het ziekenhuis krijgt. Meer informatie vindt u op de pagina 'Apotheek Service Punt'.
Preoperatieve screening
De anesthesiemedewerker neemt de vragenlijst die u heeft ingevuld met u door en bespreekt de narcose/pijnbestrijding. Vervolgens bespreekt hij/zij dit met de anesthesist. Meer informatie vindt u op de pagina 'Narcose of regionale anesthesie'. Het kan zijn dat de anesthesist extra onderzoek nodig vindt. De operatie kan dan helaas niet op die dag doorgaan.
In sommige situaties is het beter om de liesbreukoperatie niet in dagbehandeling te doen (zoals bij de liesbreukbehandeling in 1 dag). Mocht dit bij u het geval zijn, dan ziet het zorgtraject er als volgt uit:
Eerste polikliniek bezoek
Als u naar de poli chirurgie bent doorverwezen omdat u mogelijk een liesbreuk heeft, belt u eerst naar de poli chirurgie. Komt u niet in aanmerking voor de liesbreukoperatie in 1 dag? Dan plant de polikliniekmedewerker een afspraak voor u in bij de chirurg.
De chirurg onderzoekt u om te kijken of u inderdaad een liesbreuk heeft. Het kan zijn dat aanvullend onderzoek nodig is. Dan krijgt u na uw afspraak bij de chirurg een afspraak bij de afdeling medische beeldvorming voor een echo. De chirurg bespreekt de uitslag met u en samen kijkt u welke behandeling het beste bij u past.
Operatie
Als u samen met de chirurg hebt besloten dat een operatie de beste optie is voor u, dan wordt er een operatiedatum gepland voor u. Van het planbureau krijgt u alle informatie die u nodig heeft om zich goed voor te bereiden.
Operatie
Bij de 'Liesbreukbehandeling in 1 dag' vindt de operatie in dagbehandeling plaats. U meldt zich op de afgesproken tijd op het dagcentrum. De medewerkers van het dagcentrum bereiden u voor op de ingreep. U verblijft hier een paar uur voordat u wordt geopereerd. De ingreep zelf vindt plaats op de operatiekamer. Na de operatie gaat u weer terug naar het dagcentrum om te herstellen. Ook krijgt u hier iets te eten. Als u voldoende bent hersteld, mag u naar huis. Het is belangrijk om vooraf vervoer te regelen, want u mag niet zelf naar huis rijden.
Als de chirurg met u heeft besproken dat het beter is om de behandeling niet in dagbehandeling te doen, wordt u voor en na de ingreep opgenomen op de verpleegafdeling.
De operatie zelf kan, zowel in dagbehandeling als met een opname, met meerdere operatietechnieken worden uitgevoerd. De arts bespreekt met u welke techniek het best past in uw situatie. Op de pagina 'Liesbreukoperatie' vindt u informatie over de TREPP-, Lichtenstein- en TEP-operatie.
Meer informatie ter voorbereiding op uw ziekenhuisopname vindt u op de pagina 'Opname bij geplande operatieve ingreep'. Deze informatie is zowel van toepassing bij een dagopname, waarbij u niet overnacht in ziekenhuis, als bij een opname op de verpleegafdeling.
Weer thuis
De meeste patiënten die aan een liesbreuk worden geopereerd, worden in dagbehandeling geholpen. U kunt dan enkele uren na de operatie weer naar huis. Is een opname nodig, dan mag u meestal de volgende dag naar huis.
Als u in dagbehandeling wordt geholpen, is het belangrijk om vooraf vervoer te regelen. U mag niet zelf naar huis rijden. Ook is het belangrijk dat er iemand thuis is die u kan helpen na de operatie.
Het herstel
De eerste dagen na de operatie is het verstandig om de wond wat te ondersteunen met uw hand, vooral bij hoesten en persen. Alles wordt inwendig gehecht met zelf oplossende hechtingen. Er hoeven dus geen hechtingen verwijderd te worden. De pleisters kunt u na 5 dagen allemaal verwijderen. Bij met name de open behandelingen voelt u de eerste maanden een soort verdikking onder de wond. Dit is onschuldig en heeft te maken met het sluiten van de wond in lagen.
De chirurg spuit bij de operatie een pijnstillend middel in ter hoogte van de lies, hierdoor heeft u na de operatie minder pijn. Hierdoor kunt u wel tijdelijke gevoelsstoornissen (doof gevoel) hebben aan de voorzijde van het bovenbeen.
Ook kunt u thuis nog enige tijd last hebben van uw lies. Dit kan voor iedereen anders zijn. Pijn in de teelbal of balzak wordt na enkele weken vanzelf minder. De wonden kunnen in het begin wat hard aanvoelen. Dit is normaal. U kunt zelfs tot 2 maanden na de operatie nog een beetje restklachten voelen
Na een Lichtenstein operatie mag u de eerste 3 weken niet te zwaar tillen/sporten/werken. Na een TREPP of TEP operatie gaat dit herstel meestal sneller. De meeste patiënten kunnen na 1 of maximaal 2 weken weer zonder klachten hun bezigheden doen. Bij zwaar werk heeft u misschien meer tijd nodig. Het matje is in principe na een week ingegroeid. Het totale herstel na een liesbreukoperatie kan tot 2 maanden duren.
Na de TREPP/TEP operatie kunt u merken dat op de plek waar eerder de breuk zat langzaam weer een zwelling terugkomt. Maar deze voelt anders aan dan de eerdere breuk. Deze zwelling (seroom) ontstaat doordat de holte die eerder was gevuld met de breuk zich na de operatie kan vullen met wondvocht. Dit is heel normaal en kan geen kwaad. Bij de meeste patiënten trekt dit snel weer weg.
Belangrijk
Nuchter blijven
Wordt u geopereerd? Dan is het belangrijk dat u nuchter bent, anders kan de ingreep niet doorgaan. De regels over nuchter blijven leest op u de pagina Nuchter blijven voor de ingreep.
Autorijden
Zorg ervoor dat iemand u ophaalt na de operatie, want u mag nog niet zelf autorijden.
Heeft u nog vragen?
De dag na de operatie wordt u gebeld door een polimedewerker om te vragen hoe het met u gaat. Na 3 weken belt de chirurg u om te vragen hoe alles is gegaan. Als u tussentijds problemen heeft kunt u vanzelfsprekend altijd contact opnemen met de poli chirurgie.
Contact opnemen kan ook via de app BeterDichtbij. Met de BeterDichtbij app kunt u op een veilige manier appen met uw zorgverlener. Wilt u hier gebruik van maken? Geef dit dan aan op de poli; de polimedewerker kan een account voor u aanmaken.
Poli chirurgie
Maandag t/m vrijdag
08:30 - 16:30 uur
0495 - 57 22 70

