Stuitligging
Poli gynaecologie
Aan het einde van de zwangerschap liggen de meeste baby’s met het hoofdje naar beneden. Dit heet een hoofdligging. Sommige kinderen (ongeveer 4%) liggen tegen het einde van de zwangerschap in stuitligging: met de billen naar beneden en het hoofd omhoog. Vroeg in de zwangerschap is een stuitligging heel gewoon, maar tegen het eind van de zwangerschap ligt het kind normaal gesproken met het hoofd naar beneden.
Wat is een stuitligging?
Bij een stuitligging ligt het hoofd van het kind boven in de baarmoeder. Als de billen bij de uitgang van het bekken liggen, spreekt men van een onvolkomen stuitligging. De benen kunnen ook onderaan liggen, dat heet een volkomen stuitligging. In figuur 1 staan verschillende vormen van stuitligging.
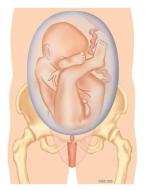
Figuur 1a. Onvolkomen stuitligging: met de benen omhoog langs het lichaam
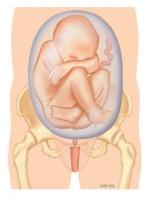
Figuur 1b. Volkomen stuitligging: met gebogen knieën zodat de voeten naast de billen liggen
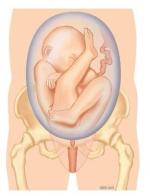
Figuur 1c. Half (on)volkomen stuitligging: één been
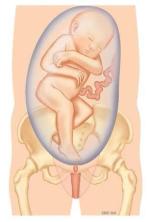
Figuur 1d. Voetligging: benen gestrekt omlaag zodat een of beide voeten onder de billen ligt / liggen.
Waarom ligt een kind in een stuitligging?
Meestal is een stuitligging een toevallige houding (85%). De baby heeft houdingen uitgeprobeerd en het lukt hem of haar niet meer om zelf met het hoofdje naar beneden te draaien, maar heeft daar een zetje voor nodig.
Er is vaker een stuitligging bij:
- vrouwen die meerdere kinderen hebben gekregen
- meerling zwangerschappen (tweeling /drieling)
- veel vruchtwater
- een bijzondere vorm van het bekken of van de baarmoeder.
- een placenta of een vleesboom voor de ingang van het bekken
- een kindje met een afwijking
De liggingsecho
Rond de 34 - 35 weken wordt een liggingsecho gemaakt. Er wordt gekeken of de baby goed groeit en of de baby al met het hoofdje omlaag ligt. Als het kindje in stuit ligt kunt u kiezen uit 3 opties:
- U accepteert de ligging van de baby. De baby wordt vaginaal geboren in het ziekenhuis onder verantwoordelijkheid van de gynaecoloog.
- U kiest voor een keizersnede.
- U kiest voor een uitwendige versie.
Omdat er aan zowel een vaginale stuitbevalling als aan een keizersnede, risico’s zitten is het algemene advies om te proberen de baby te draaien naar hoofdligging, de uitwendige versie.
Uitwendige versie
Een uitwendige versie is het draaien van uw kindje met de handen aan de buitenkant van de buik, van stuitligging naar hoofdligging.
Waarom wordt een kind in stuitligging gedraaid?
De risico’s voor kind en moeder zijn het kleinst bij een vaginale geboorte in hoofdligging.
Wanneer wordt de stuitligging gedraaid?
Het is bijna altijd mogelijk om tot aan de bevalling te proberen het kind te draaien, als de vliezen niet gebroken zijn. Bij een eerste zwangerschap wordt de baby bij 35+ weken gedraaid. Als u al eerder een kind heeft gekregen, dan wordt er rond de 36+ weken gedraaid.
Redenen waarom een uitwendige versie niet door kan gaan:
- bij vaginaal bloedverlies;
- als u in een vorige zwangerschap een loslatende placenta heeft gehad;
- als het CTG niet goed is;
- als uw kindje met het hoofdje achterover gebogen ligt (naar de rug);
- als de placenta voor de uitgang ligt;
- bij een meerling zwangerschap.
Er is een grotere kans op slagen als:
- de baby nog maar kort in stuit ligt;
- het niet uw eerste zwangerschap is;
- de stuit boven het bekken ligt;
- de placenta aan de rugkant van de moeder ligt;
- er een afgeweken stuitligging / dwarsligging is;
- u een normaal BMI heeft.
Hoe verloopt het draaien?
- U komt ‘s morgens naar de verloskamer, meestal om 08:15 uur.
- U heeft licht ontbeten en een gevulde blaas (niet heel vol, maar zeker niet leeg).
- U draag makkelijke kleding en neemt iemand mee (partner, moeder, vriendin) die kan autorijden. Kinderen meenemen is niet mogelijk.
De opname kan tot ongeveer 11 uur duren. Plan op de dag van de versie geen verdere afspraken meer.
- Eerst wordt de houding van de baby bepaald met een echo.
- Dan wordt het CTG aangesloten (hartregistratie van de baby) vóór de versie, waardoor gecontroleerd wordt of de baby fit is.
- Er wordt een waaknaald (infuus) ingebracht; tijdens de versie krijgt u medicatie die zorgt dat de baarmoeder ontspannen blijft. Soms geeft dit een vreemde smaak, maar deze verdwijnt vanzelf of met een slokje water.
- U ligt op het verlosbed, die alleen tijdens het draaien in een stand wordt gezet waarbij uw hoofd naar beneden wijst en uw voeten iets omhoog. Onder uw knieën krijgt u een kussen, zodat u prettig ligt.
- De voor- en de nazorg neemt veel tijd in beslag, het echte draaien duurt maar een paar minuten.
In SJG Weert bestaat het versieteam uit 2 gynaecologen en 4 verloskundigen die zijn opgeleid tot versiekundige. Door de tijd te nemen voor het doen van een versie en door het vaak samenwerken, heeft het team een goed slagingspercentage.
Als de voorbereidingen door 2 versiekundigen klaar zijn komt de gynaecoloog die, met de echo, de ligging van de baby en de placenta beoordeelt. Samen wordt beslist of een koprol voorover of achterover wordt gedaan. Er komt veel warme gel op uw buik. Met 2 handen van de eerste verloskundige wordt de stuit uit het bekken getild en het bekken vrijgehouden. Daarna wordt het hoofdje met 2 handen van de tweede verloskundige richting het bekken geduwd.
Het draaien geeft meestal een intens gevoel. Zeker als het kindje even dwarsligt, is dit onprettig. U heeft als zwangere de regie, dat wil zeggen, als u aangeeft dat het te vervelend is, blijven de handen stil.
Als het niet lukt om met de eerste poging de baby te draaien wordt uw toestemming gevraagd om het nog eens te proberen. Wilt u dit niet, dan wordt dat gerespecteerd.
Tijdens het draaien, houdt de gynaecoloog, met de echo, de voortgang progressie en de conditie van de baby in de gaten. Als het draaien niet slaagt en als het zinvol is, wordt een afspraak gemaakt voor een herkansing.
Na het draaien krijgt u, als u Rh D negatief bent en uw kindje RhD positief, anti D toegediend via het infuus naaldje. U krijgt na de versie een lang CTG.
Belinstructies
U moet naar de verloskamer van SJG Weert bellen, nummer: 0495 – 57 21 28, als:
1. de baby niet goed beweegt;
2. u (vaginaal) bloedverlies krijgt;
3. u denkt dat uw vliezen zijn gebroken;
4. u buikpijn krijgt, vergeet dan niet te zeggen dat u versie heeft gehad!
Houd er rekening mee dat u na het bellen naar het ziekenhuis moet komen.
Na een geslaagde versie
U krijgt instructies om te stimuleren dat de baby met het hoofdje naar beneden gaat indalen. Uw eigen verloskundige wordt geïnformeerd dat de baby goed ligt. U maakt bij haar op korte termijn (binnen 1 week) een afspraak voor een controle.
Na een niet geslaagde versie
U heeft twee opties voor de bevalling; een vaginale stuitbevalling of een keizersnede. U krijgt een ‘beslisboom’ mee om daarmee te kiezen wat het beste bij u past.
U kunt kiezen uit een stuitbevalling als de omstandigheden gunstig zijn. In SJG Weert zijn gynaecologen die dit soort bevallingen goed kunnen begeleiden. Soms wordt het afgeraden om vaginaal te bevallen, omdat uw vorige bevalling bijvoorbeeld niet zo gemakkelijk is verlopen, uw baby erg groot is (> 4,5 kg) of als u bang bent om te bevallen als uw baby in stuit ligt.
Als u kiest voor een keizersnede, dan wordt deze rond de 39e week gepland.
Voor beide opties gelden zowel voor- als nadelen op korte en op lange termijn. Het kan dus lastig zijn om te kiezen. Als de baby nog steeds in stuit ligt, wordt uw verloskundige geïnformeerd. Zij bespreekt met u welke zorg zij u kan geven.
De zwangerschapscontroles gaan nu verder in het ziekenhuis en er volgt op korte termijn een afspraak bij de gynaecoloog. Bij deze afspraak wordt verder ingegaan op uw persoonlijke situatie. U krijgt informatie rondom de vaginale stuitbevalling en de keizersnede, waarop u samen een goede beslissing kunt maken.
De inhoud van deze voorlichtingsfolder is samengesteld door de Nederlandse Vereniging voor Obstetrie en Gynaecologie (NVOG).
Heeft u nog vragen?
Heeft u nog vragen of opmerkingen, neem dan op contact op met:
Poli gynaecologie:
0495 - 57 23 70
Maandag t/m vrijdag
08:30 - 17:00 uur

